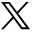La sécurité des patients a toujours préoccupé grandement les professionnels de la santé. Néanmoins, depuis la publication du rapport de l’Institute of Medicine (IOM) des États-Unis, en 20001, cette question a pris de l’importance dans la presse des deux côtés de la frontière, est devenue un enjeu politique et a éveillé l’attention des défenseurs des patients. Des titres flamboyants indiquant qu’aux États-Unis, on pourrait attribuer chaque année entre 44 000 et 98 000 décès aux erreurs médicales ont captivé la population. Ces erreurs, dans la plupart des cas, étaient liées à l’utilisation de médicaments, par exemple, l’administration du mauvais médicament ou d’une mauvaise dose, le recours à une mauvaise voie d’administration et les interactions médicamenteuses. Par ailleurs, dans le domaine de la chirurgie, les méprises de site chirurgical étaient des erreurs considérables, mais aussi les plus faciles à corriger. La meilleure façon d’aborder ces méprises et les erreurs semblables, qui tiennent aux «systèmes» ou aux «processus des soins», consiste à établir un protocole défini et structuré. À cet effet, l’analogie qu’on invoque le plus souvent est celle de la liste de contrôle à observer avant le décollage, qu’on soit aux commandes d’un petit avion de plaisance ou d’un Boeing 747 transportant 500 passagers. Il s’agit d’une pratique opérationnelle courante à laquelle doivent se soumettre au moins deux personnes … et l’avion ne décolle pas avant que tout soit en règle.
Dans les années 1960, lorsque les décès attribuables à l’anesthésie étaient perçus comme un problème, l’American Society of Anesthesiologists (ASA) a élaboré une méthode systémique pour assurer la sécurité des patients. La grille de l’ASA est utilisée dans le monde entier, à l’instar de ses normes de vérification des appareils et des circuits d’administration, notamment. La méprise de site chirurgical est un problème de sécurité des patients qui, lorsqu’il survient, est dévastateur pour le patient et pour le chirurgien. Par conséquent, même sans tenir compte des enjeux médico-légaux (la cause est presque toujours indéfendable), il est primordial de créer des systèmes faisant en sorte que l’intervention chirurgicale soit pratiquée sur le bon site et du bon côté.
Dans ce numéro du journal2, Mark Bernstein présente courageusement un cas de trou de trépan pratiqué du mauvais côté du crâne. Il décrit en détail l’erreur ainsi que la façon d’y faire face sur le plan médical et de l’aborder avec le patient et sa famille. De plus, il formule des suggestions quant aux moyens de prévention active à prendre pour éviter une pareille méprise. Il serait utile de savoir si l’on a mis en oeuvre les systèmes qu’il recommande pour veiller à ce que cela ne se reproduise plus.
Mes propres expériences de la mise en oeuvre d’une politique de sécurité relative au côté et au site de la chirurgie ont été source de frustration. Sept années se sont écoulées avant qu’elle ne soit finalement mise en application. Suite à la publication du récit de la catastrophe qui s’est produite dans l’établissement important auquel Bernstein fait référence, les premiers efforts visant à établir des systèmes pour veiller à ce que cela n’arrive pas dans notre hôpital ont été déployés3. Le comité de la salle d’opération et le comité de gestion du pavillon de l’Hôpital Royal Victoria, à Montréal, ont accepté l’idée. Tous les usagers de la salle d’opération devaient approuver une formule traitant seulement du côté de la chirurgie. La méthode systémique décrite exigeait du chirurgien et de l’infirmière de salle d’opération qu’ils signent une fiche décrivant le côté de la chirurgie et la structure bilatérale. Les infirmières s’y sont opposées : «nous vérifions de toute façon»; «ça multiplie la paperasse»; «je n’ai jamais commis cette erreur»; «on n’a pas confiance en nous!». Les chirurgiens s’y sont opposés : «confiez ça aux résidents»; «endormez le patient et j’arrive»; «je ne m’occupe pas des consentements»; «je n’ai jamais commis cette erreur»; «je connais mon patient et le protocole chirurgical».
C’est ainsi que la formule a été classée, cachée dans une armoire et oubliée.
Le manque d’intérêt a persisté jusqu’à la publication du rapport de l’IOM. Par la suite, au cours d’une réunion de notre comité de la salle d’opération, le chirurgien orthopédiste a fait remarquer que le site était aussi important que le côté. Les chirurgiens qui se concentraient sur les organes en paire ont élevé des objections jusqu’à ce qu’on souligne l’importance du bon niveau dans la pratique des chirurgies de la colonne vertébrale. C’est pourquoi l’importance du site et du côté sur les plans médian et latéral était en jeu. Ce chirurgien a fait l’historique des démarches adoptées en orthopédie pour veiller à ce que les interventions soient pratiquées sur le bon site et du bon côté.
En 1993, l’Association canadienne de protection médicale (ACPM) a défini trois enjeux d’importance pour les chirurgiens orthopédistes : les interventions pratiquées chez le mauvais patient, du mauvais côté et au mauvais niveau vertébral4. En juin 1994, l’Association canadienne d’orthopédie (ACO) a présenté à ses membres un exposé de position abordant ces enjeux5. C’est grâce aux échanges avec l’ACPM et à la diffusion de l’énoncé en 1994 que le mantra «pratiquez l’incision dans vos initiales» s’est cristallisé. Il s’agit d’identifier le côté et le site et d’y apposer ses initiales. En janvier 1995, cette pratique a été intégrée aux programmes de formation et en juin de la même année, elle a été approuvée comme norme de soins à l’assemblée de l’ACO. La diminution importante du nombre de cas soumis à l’ACPM témoigne de la réussite de ce programme6. En 2000, il n’y a eu qu’un seul cas.
Il convient de noter qu’en 1997, l’American Academy of Orthopaedic Surgeons (AAOS) a établi un groupe de travail qui a recommandé l’adoption d’un protocole inspiré de celui de l’ACO comptant trois éléments clés :
Passez en revue le protocole opératoire avec le patient et le personnel de salle d’opération avant la chirurgie.
Passez en revue le dossier du patient dans la salle d’opération avant la chirurgie.
Inscrivez vos initiales sur le site chirurgical — signez votre site.
En 2002, ces éléments clés ont été mis à jour et étoffés dans un énoncé intitulé «Wrong-site surgery»7. C’est au chirurgien de veiller à ce qu’il n’y ait plus de cas de méprise de site chirurgical. Cet énoncé présente aussi des recommandations utiles au sujet des mesures à prendre après qu’on a constaté une méprise de site8. Le document de Bernstein2 est admirable à cet égard. L’avantage du recours aux initiales plutôt qu’au «X» tient à ce que les initiales seront à l’envers si elles sont décalquées ailleurs sur le corps du patient. Un «X» à l’envers demeure un «X», ce qui pourrait induire en erreur.
Le Conseil d’administration de l’American College of Surgeons (ACS) a approuvé un énoncé intitulé «Correct patient, correct site and correct procedure surgery»9, qui est reproduit au complet ci-dessous (avec son autorisation):
[Le Comité sur les méthodes de soins chirurgicaux et le Comité de liaison pour les services aux membres du Collège ont élaboré l’énoncé présenté ci-dessous, que le Conseil d’administration a approuvé lors de sa réunion ajournée du 11 octobre 2002.
L’American College of Surgeons (ACS) reconnaît qu’il faut attribuer la plus grande priorité à la sécurité des patients et exhorte vivement chaque hôpital et organisme de santé à élaborer des lignes directrices pour veiller à ce que les interventions chirurgicales soient pratiquées chez le bon patient, au bon endroit, et selon le bon protocole opératoire. L’ACS présente les lignes directrices suivantes en vue d’éliminer les méprises de site chirurgical :
Vérifier si le patient conduit à la salle d’opération est le bon. On peut procéder à cette vérification auprès du patient ou auprès de son représentant désigné si le patient est trop jeune ou incapable de donner une réponse.
Vérifier si l’intervention inscrite à l’horaire de la salle d’opération est la bonne.
Vérifier auprès du patient ou auprès de son représentant désigné quelle est l’intervention prévue et quel est le site chirurgical.
Examiner la formule de consentement avec le patient ou son représentant désigné.
S’il s’agit d’un organe, d’un membre ou d’une site anatomique bilatéral (par exemple, une hernie), le chirurgien et le patient doivent convenir du site, sur lequel le chirurgien pratiquant l’intervention doit inscrire un signe avant d’administrer au patient des narcotiques, des sédatifs ou une anesthésie.
Si le patient doit subir diverses interventions qui seront pratiquées par plusieurs chirurgiens, tous les éléments de la liste de contrôle doivent faire l’objet d’une vérification pour chaque intervention prévue.
Procéder à une vérification finale avec les membres de l’équipe chirurgicale pour confirmer le patient, l’intervention et le site chirurgical.
Veiller à ce que tous les dossiers pertinents et toutes les études d’imagerie se trouvent dans la salle d’opération.
Si l’on ne parvient pas à reconnaître le bon site à une étape du processus de vérification, il faut interrompre toutes les activités jusqu’à ce que les points vérifiés soient exacts.
Dans une situation où la vie est menacée ou un membre compromis, ces étapes pourraient ne pas être suivies dans leur intégralité.
L’American College of Surgeons soumet cet énoncé à l’examen des chirurgiens et de l’hôpital ou de l’organisme de santé où ils oeuvrent. Il faut l’examiner et le modifier au besoin pour le rendre conforme aux lois en vigueur et à la conjoncture particulière de l’hôpital ou de l’organisme de santé.]
De nouveau, il importe de souligner que c’est le chirurgien et non pas un représentant qui doit confirmer le site et le signer.
Malgré les reportages publiés dans les journaux au sujet de méprises de site chirurgicale à Boston (fracture de la hanche), à Providence, Rhode Island (trou de trépan) et à New York (craniotomie et résection), les arguments pour l’établissement de systèmes de prévention ne se sont pas révélés persuasifs dans notre hôpital, jusqu’à ce qu’il y ait deux cas sentinelles d’intervention pratiquée du mauvais côté ou sur un mauvais site en deux semaines. On est alors parvenu à attirer l’attention de la communauté. On a soumis à des comités chirurgicaux des politiques qui ont été autorisées au cours de l’été de 2002 par le Conseil des médecins, dentistes et pharmaciens et ratifiées par le Conseil d’administration du Centre universitaire de santé McGill. La liste de contrôle, élaborée selon les concepts de l’ACO et enrichie en fonction de ceux de l’AAOS et de l’ACS, a été mise en application le 8 janvier 2003. Bien que ce ne soit pas du tout exceptionnel, il reste surprenant qu’il ait été si difficile de mettre en oeuvre cette méthode simple pour assurer la sécurité des patients. Les chirurgiens orthopédistes ont intégré ces principes dans leur programme de formation, de sorte que les résidents ont des exemples à suivre et apprennent qu’il est normal d’apposer leurs initiales sur le site chirurgical et de communiquer avec le patient et avec l’équipe dans la salle d’opération. Tous les programmes de formation devraient faire de même. En effet, toutes les cliniques et tous les hôpitaux dans lesquels des chirurgies ont lieu devraient établir des systèmes pour veiller à ce qu’elles soient pratiquées sur le bon site et du bon côté.
Et moi? Lorsque j’ai compris le concept des «initiales sur le site», ma façon d’aborder le patient dans la salle d’opération a changé. Je rencontre chaque patient avant la prémédication et nous passons en revue la formule de consentement ou, plus souvent encore, je la remplis avec lui. Le patient est ensuite examiné de nouveau, les constatations sont comparées avec celles versées au dossier, puis j’inscris un signe sur le site et y appose mes initiales. Dans la salle d’opération, l’équipe chirurgicale, l’anesthésiste et moi-même confirmons ensemble le patient, l’intervention et le site. C’est plutôt amusant, mais par-dessus tout, la méthode fonctionne et les patients l’adorent!